
夜寝ているときに…

朝起きたら…

日中に…
これらの症状は、睡眠時無呼吸症候群(SAS)の代表的な症状です。
当てはまる方は、「睡眠時無呼吸症候群」かもしれません!

睡眠時無呼吸症候群とは、寝ている間に呼吸停止、低酸素状態を繰り返す病気です。その結果、身体に負担がかかり、眠気、倦怠感、集中力低下などが引き起こされます。
英語ではSleep Apnea Syndromeと表記され、この頭文字をとってSAS(サス)とも呼ばれます。
睡眠時無呼吸症候群には、肥満や生まれつきの体形などによって気道が狭まり、気道が物理的に閉塞される閉塞型睡眠時無呼吸症候群(OSAS)と、脳が適切な呼吸信号を送らないことで起こる中枢性睡眠時無呼吸症候群(CSAS)があります。
※睡眠時無呼吸症候群の方の多くは前者(閉塞型睡眠時無呼吸症候群)であり、本ページでも閉塞性睡眠時無呼吸症候群について記載しています。
本来、睡眠は日中活動した脳と身体を十分に休息させるためのものです。
その最中に呼吸停止が繰り返されることで、身体の中の酸素が減っていきます。
すると、その不足した酸素を補おうと、身体は心拍数を上げます。
寝ている本人は気付いていなくても、寝ている間にも脳や身体には大きな負担がかかっていることになるのです。脳も身体も断続的に覚醒した状態になるので、これでは休息どころではありません。その結果、日中の眠気や倦怠感、集中力低下などが引き起こされ、日中のさまざまな活動に影響が生じてきます。
このような自覚症状がなくても、高血圧・糖尿病・高脂血症・肥満などの生活習慣病、突然死や交通事故、夜尿症(おねしょ)にも関係しています。
睡眠時無呼吸症候群は、日中の眠気や倦怠感、集中力低下といった自覚症状はもちろん、さまざまな病気・事故のリスクを高めることが報告されています。
具体的には、睡眠時無呼吸症候群を発症している方はそうではない方に比べ、このようなリスクを抱えているという報告があります。
| 高血圧約2.1倍 |
|---|
| 糖尿病約2.3倍 |
| 不整脈約3.3倍 |
| 脳卒中約3.5倍 |
| 心不全約4.3倍 |
| 交通事故約7倍 |
出典:Mokhlesi B,et. al. Eur Respir J. 2016;47(4):1162-1169
睡眠時無呼吸症候群そのものは命にかかわらなくとも、脳卒中や心不全、交通事故などのリスクを高めるという意味ではとても危険な病気とも言えるでしょう。
そして、更に睡眠時無呼吸症候群の怖いところは、睡眠時無呼吸症候群を発症している本人に自覚症状があまりない、ということです。
睡眠時無呼吸症候群の代表的な症状である「いびき」は、当然寝ている間に発生するものですから、いびきをかいている本人はわかりません。
朝起きたときの倦怠感や日中の眠気も「疲れが溜まっているのかな…」というように流されてしまいがちです。
それこそ、睡眠時無呼吸症候群のサインである「いびき」や「睡眠時の呼吸停止にいち早く気づけるのは、患者さまのご家族・パートナーなのです。
自覚症状のあるご自身はもちろん、ご家族・パートナーが睡眠時無呼吸症候群かな…、と思ったら早めに相談を!
では、睡眠時無呼吸症候群を疑った場合、どうすればいいのでしょうか?
睡眠時無呼吸症候群の治療は、一般に下記のような流れを取ります。

医院を受診 まずは問診を実施します。症状を確認し、喉の状態を視診して、睡眠時無呼吸症候群の可能性があるかどうかをチェックします。もちろん、くぼたクリニックでも、睡眠時無呼吸症候群の診察を積極的に行っています。
WEBからの受診予約はこちら
SASの検査を実施診察の結果、睡眠時無呼吸症候群が疑われる場合は専用の機器を用いた検査を実施します。
機器を貸し出しいたしますので、ご自宅で検査機器を装着して一晩寝ていただきます。
普段の生活をしつつ検査が可能ですので、ご安心ください。
検査は保険適用で、検査そのものの費用は3割負担の方で3,000円が目安です。
※その他に初再診料などが発生します。

検査結果の説明検査機器を返却いただいたら、医院にてデータを解析し、結果をご説明させていただきます。
無呼吸の程度が軽度の場合、問題がない場合は治療を行いませんが、軽度の無呼吸を認める場合はマウスピース治療や、鼻腔状態の改善など行います。無呼吸の程度が中程度の場合はより精密な検査を推奨します。医療機関で一泊入院または自宅での精密検査で、脳波を測定する検査を行います。また、無呼吸の程度が重度の場合→すぐに治療(CPAP治療など)をおすすめします。

治療の継続とフォローアップ睡眠時無呼吸症候群の治療は1回受診すれば終了、というものではありません。治療機器の調整や生活指導、無呼吸を引き起こす他の疾患の治療(鼻詰まりなど)を継続して行う必要があります。
以下のような治療を行います。
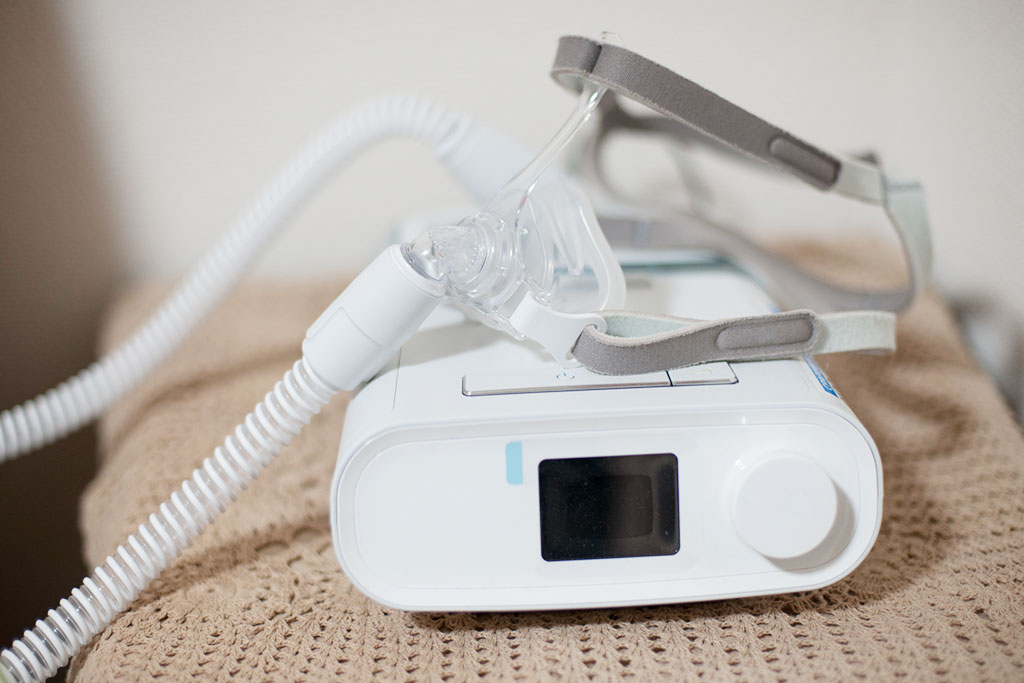
睡眠時無呼吸症候群の代表的な治療方法です。
寝るときにCPAP(Continuous Positive Airway Presssure、シーパップ)と呼ばれる機器を装着します。CPAPからは空気が持続的に送られ、寝ている際に物理的に塞がっている気道に空気が入り、無呼吸状態にならないようにします。
手術のように身体への負担がなく、治療自体も簡単ですが、CPAP機器の装着を辞めてしまったら元に戻ってしまいますので注意が必要です。

睡眠時無呼吸症候群の根本になっている肥満の改善などに取り組みます。また、睡眠前の飲酒も悪影響ですので、なるべく控えるようにします。
CPAP治療で無呼吸の状態を良好に保ちつつ、並行して生活習慣の改善に取り組みます。
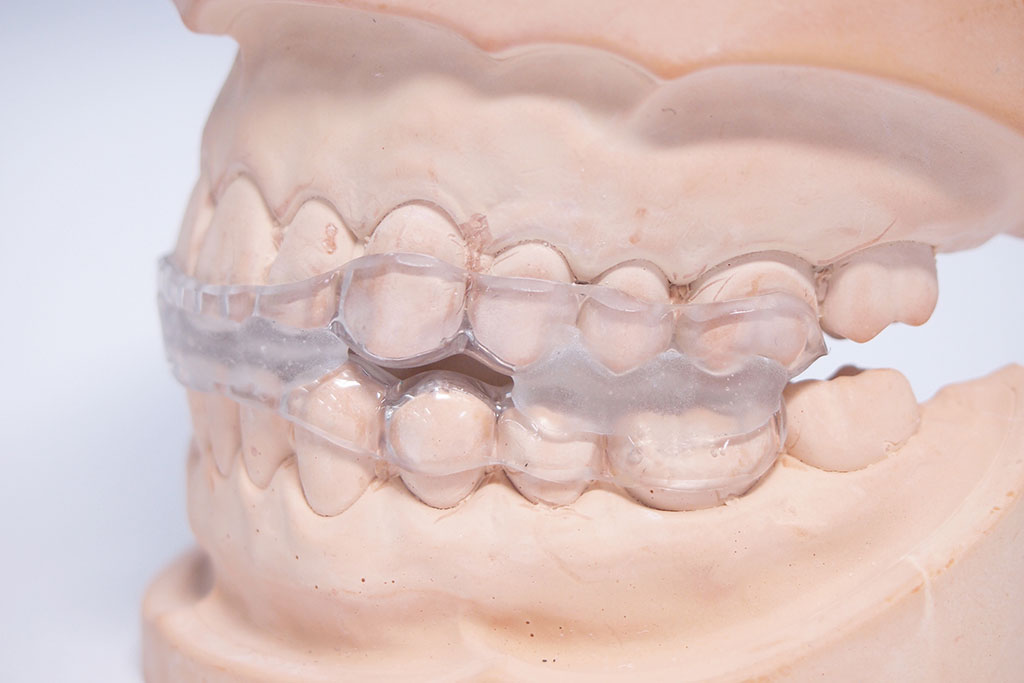
無呼吸の症状が軽度の方にはCPAPではなくマウスピースを用いて、睡眠時の空気の通り道を確保するという方法があります。
当院では患者さまのかかりつけの歯科など、各医院との連携を行っています。
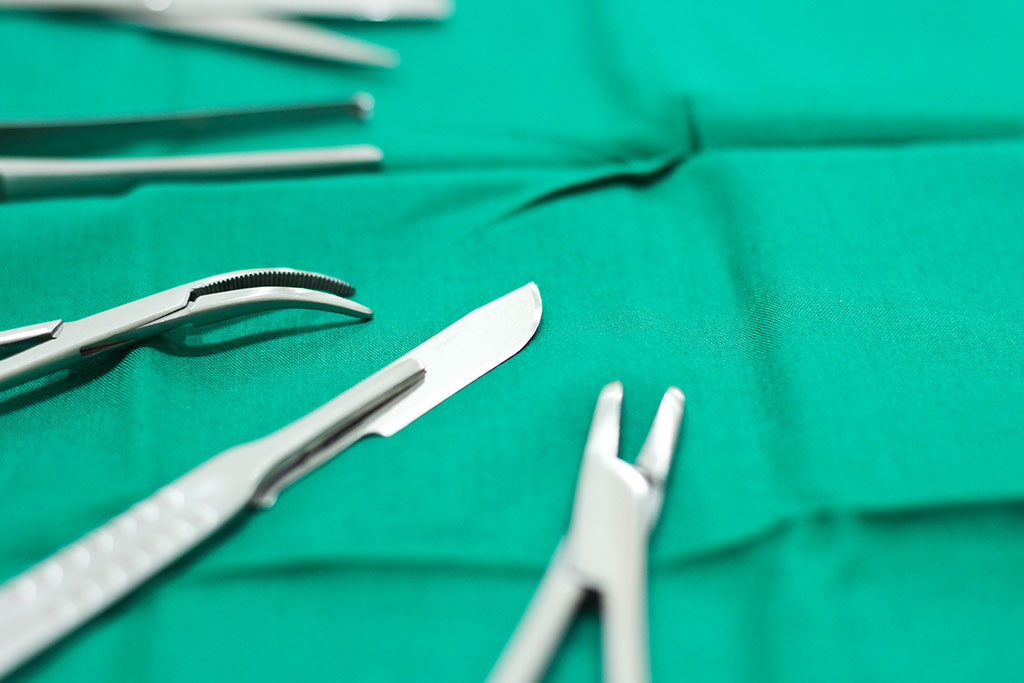
お子さまの睡眠時無呼吸症候群・いびきの原因となるのは、扁桃腺・アデノイドの肥大が多いです。成長していくにつれてアデノイドは相対的に小さくなり、無呼吸は改善していくことが多いのですが、無呼吸の程度やアデノイドの肥大が成長に与える影響を考慮して、扁桃腺・アデノイドを切除する手術を検討することがあります。
また、多くはないですが、成人されている方でも扁桃腺が大きく睡眠時無呼吸症候群の原因となっている場合には手術治療が選択肢として挙がることがあります。